Jedná sa o najčastejšiu ruptúru na dolnej končatine, ktorá sa obvykle objavuje medzi 30. až 50. rokom života a to najčastejšie u občasných, „víkendových“ športovcov. Pri poranení je obvykle počuť lupnutie, ako keď praskne vetva a pacienti popisujú pocity, ako keď ich niekto nakopne. Toto poranenie spôsobuje značné bolesti a disabilitu. Niektoré dáta uvádzajú, že až u štvrtiny prípadov je poranenie zle diagnostikované, ako podvrtnutie členku.
Medzi rizikové faktory patrí napríklad tendinóza, užívanie fluorochinolónov (antibiotík), dlhodobé užívanie kortikosteroidov, nízka kondícia alebo artritída. U cyklistov môže byť jedným z faktorov nízka výška sedla a extrémna dorzálna flexia v členku pri šliapaní (preťažení). Príčina poranenia je však vždy multifaktoriálna. Štúdie na zvieratách naznačujú, že k ruptúre najpravdepodobnejšie dochádza pri strečingu šľachy a pretiahnutí o 8% oproti normálu.
Pri vyšetrení nie je pacient schopný stáť na špičkách, v oblasti členka môže byť viditeľná modrina v oblasti päty a palpačne môžeme odhaliť diskontinuitu šľachy. Ďalej môžeme pozorovať pozitivitu pri Thompsonovom teste, ktorý je vždy potrebné porovnať s kontralát. stranou. Diagnózu možno tiež overiť zobrazovacími metódami.
Management ruptury
V praxi máme 2 možnosti:
- operatívna,
- neoperatívna.
Možno aplikovať oba dva prístupy tejto liečby - stále sa vedú debaty o tom, ktorý je výhodnejší. Môžeme však nájsť výhody pri jednotlivých prístupoch. Neoperatívny prístup sa väčšinou odporúča pacientom so sedavým zamestnaním, s významnými komorbiditami, bez veľkej športovej záťaže, kde sa ďalej posudzuje aj integrita kože a mäkkých tkanív.
V rámci diskusie s pacientom a odborníkmi by mali byť brané do úvahy dáta o rýchlejšom návrate do práce pri operatívnom riešení, podobná svalová sila pri oboch prístupoch v dlhodobom sledovaní (nedávna RCT s 18 mesačným sledovaním preukázala o 10 - 18 % väčšiu svalovú silu lýtkových svalov a mierne lepšiu kvalitu života u pacientov s operatívnym prístupom), vyšší výskyt komplikácií pri operatívnom prístupe a ďalej zvýšené riziko opätovného zranenia (reruptúry) pri neoperatívnom prístupe (riziko až 40 % oproti 1-2 % pri operatívnom prístupe, niekde sa uvádza rozdiel iba 13 % vs 4 % - rôzne zdroje). Prognóza je u väčšiny pacientov veľmi dobrá. [1]
Gan a kol., 2023 vo svojej práci uvádza pekné grafické znázornenie pre rozhodovanie sa a manažment ruptúry Achillovej šľachy:
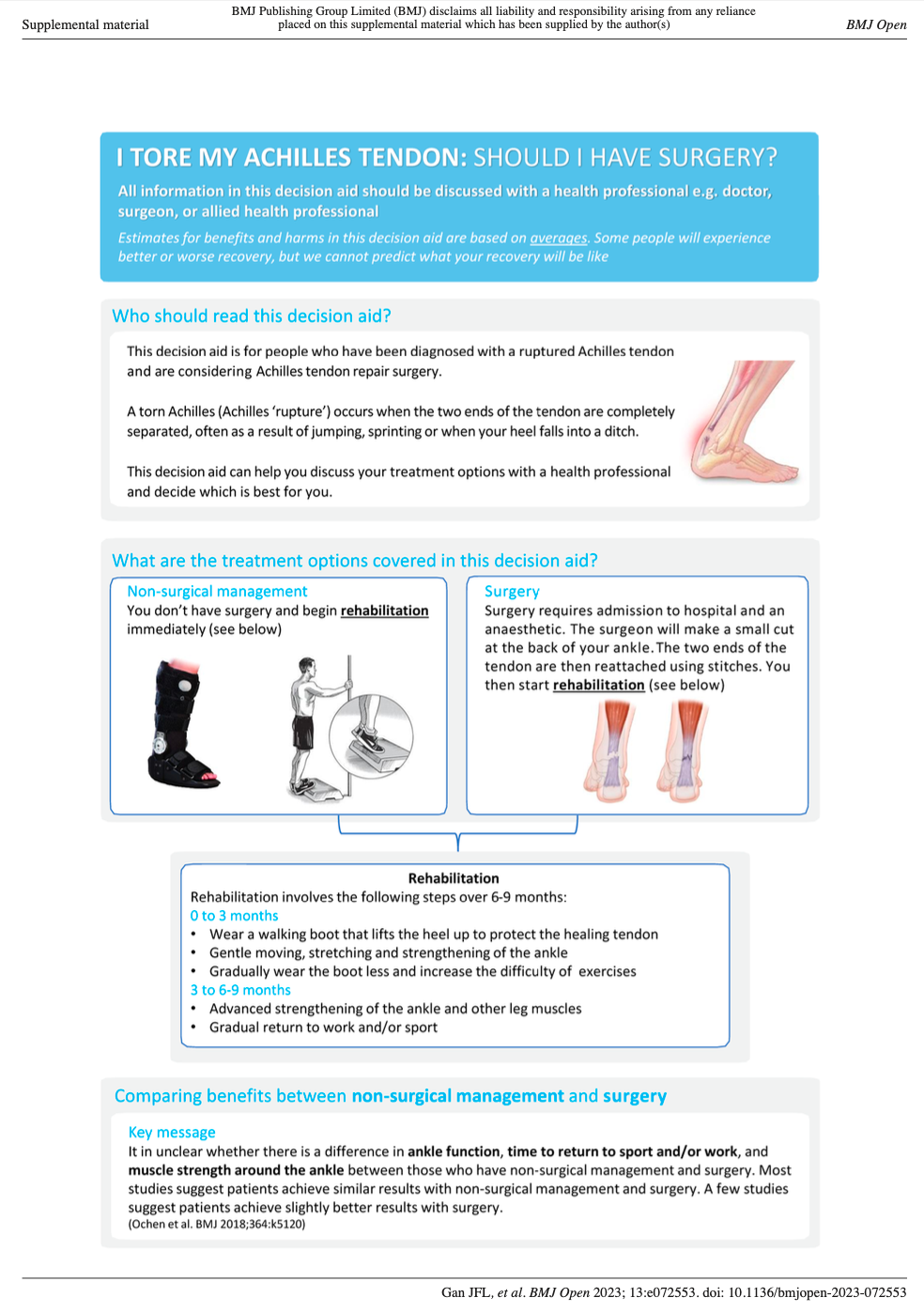
 [2]
[2]
Rehabilitácia
Rehabilitácia sa môže líšiť v závislosti od prístupu liečby a od odporúčania lekára vykonávajúceho prípadnú operáciu - je teda dobré nadviazať úzku spoluprácu.
Najviac sa líši doba imobilizácie - 3 až 4 týždne pri operácii a 3 až 9 týždňov pri neoperatívnom prístupe (napr. 4 týždne členok v plantárnej flexii a 2-4 týždne v neutrálnej polohe). Počas tejto doby sa používajú rôzne stupne plantárnej flexie, až neutrálnej polohy – o onom „ideálnom“ uhle sa stále vedie mnoho diskusií, najčastejšie sa však noha dáva do 30 stupňov. Naopak zhoda panuje na vyhýbaní sa hyperdorzálnej flexii počas tejto doby. Pri operatívnej liečbe začíname väčšinou s rehabilitačným cvičením 2-4 týždne po operácii. [1]
Zellers a kol., 2019 vykonali systematický prehľad literatúry do ktorého zahrnuli celkom 174 štúdií. Na základe týchto informácií uvádza, že začiatok funkčnej rehabilitácie by mal prebiehať už v prvých 2 týždňoch po akútnej ruptúre Achillovej šľachy. Po chirurgickej liečbe by malo zaťažovanie aj cvičenie začínať okamžite, alebo v prvých 2 týždňoch po operácii. Pri nechirurgickej liečbe odporúčajú síce okamžité zaťažovanie, ale oddialiť čas začatia cvičebného programu. Ako skoré cvičenia boli najčastejšie používané cvičenia na zvýšenie ROM v členku, ktorého cieľom je zabránenie hlbokým zrastom. Na zvyšovanie ROM boli použité ako tradičné cvičenia, tak nastaviteľné ortézy. Ďalej boli využívané progresívne posilňovacie cvičenia (cca v polovici prípadov). Niektoré štúdie tiež využívali aj posilňovanie celého tela. [3]
Zaťažovanie a cvičenie zhrnuli do nasledujúceho grafu:
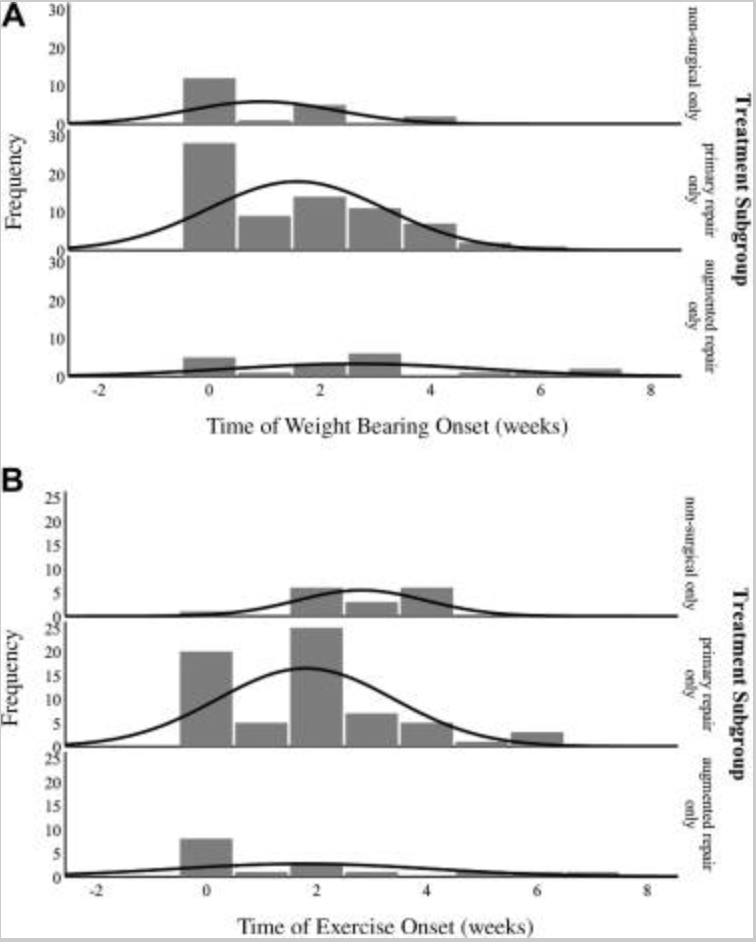 [3]
[3]
Skoré zaťažovanie odporúčajú aj Brumann a kol., 2014, ktorí odporúčajú okamžité, plné zaťaženie končatiny a od 2. týždňa po operácii kontrolované mobilizačné cvičenia do plantárnej flexie a do obmedzenej dorzálnej flexie max. do 0 stupňov. [4]
V prospektívnej randomizovanej štúdii Saleh a kol., porovnávali 8-týždňovú imobilizáciu v sadre s 3-týždňovou imobilizáciou v sadre nasledovanou skorou mobilizáciou vo funkčnej ortéze. Zistili, že použitie funkčnej ortézy viedlo k rýchlejšiemu zlepšeniu dorzálnej flexie členka a skoršiemu návratu k normálnym aktivitám. Funkčná ortéza sa nosí cca 8 týždňov, aby sa zabránilo hyperdorziflexii. S včasným/okamžitým zaťažovaním a rehabilitáciou po operatívnom zákroku sú všeobecne spojené lepšie výsledky v mnohých štúdiách. Už sa neodporúča dlhodobá imobilizácia v sadre. Plná záťaž je odporúčaná ihneď, alebo najneskôr do 3 týždňov od operácie v ortéze (30 stupňov). Ortéza sa dáva dole na mobilizačné cvičenia, ale musí sa dávať pozor na v tejto fáze zakázanú nadmernú dorziflexiu! [5]
Z jednej štúdie na amerických športovcoch vyplýva, že cca 30% profesionálnych športovcov má problémy pri návrate do športovej kariéry, ale dáta ukazujú, že športovci, ktorí sa dokážu vrátiť do 1 roka do hry môžu očakávať zlepšovanie výkonu v ďalších mesiacoch (po dvojročnom sledovaní športovcami nevykazovali významné rozdiely vo výkonnosti). [1]
Gan a kol., 2023 vytvorili túto grafiku pre pacientov, aby sa mohli ľahšie rozhodnúť, či zvoliť operatívnu alebo neoperatívnu liečbu [2]:



Amendola a kol., 2022 uvádza, že minimálne invazívny chirurgický zákrok v spojení so skorým rehabilitačným programom sú momentálne najlepším prístupom liečby. U starších pacientov bez vysokých funkčných nárokov a trpiacich komorbiditami, ponúka neoperačná liečba nižšie riziko komplikácií, je však potrebné venovať pozornosť vyššiemu riziku hlbokej žilovej trombózy spojenej s dlhšou imobilizáciou. [6]
Ruptúru Achillovej šľachy možno teda riešiť 2 prístupy, pričom každý z nich má svoje pre a proti. v oboch prípadoch je dôležité sa zamerať na následné včasné zaťažovanie danej oblasti s prípadným dlhodobým rehabilitačným plánom pre návrat k športu alebo do normálneho života.
Zdroje:
- SHAMROCK, Alan G.; VARACALLO, Matthew. Achilles tendon rupture. In: StatPearls [Internet]. StatPearls Publishing, 2022.
- GAN, Jan FL, et al. Developing a patient decision aid for Achilles tendon rupture management: a mixed-methods study. BMJ open, 2023, 13.6: e072553.
- ZELLERS, Jennifer A., et al. Defining components of early functional rehabilitation for acute Achilles tendon rupture: a systematic review. Orthopaedic journal of sports medicine, 2019, 7.11: 2325967119884071.
- BRUMANN, Mareen, et al. Accelerated rehabilitation following Achilles tendon repair after acute rupture–development of an evidence-based treatment protocol. Injury, 2014, 45.11: 1782-1790.
- UTASHIMA, Daisuke, et al. Treatment of acute Achilles tendon rupture. Clinics in Orthopedic Surgery, 2020, 12.1: 1-8.
- AMENDOLA, Francesco, et al. The Acute Achilles Tendon Rupture: An Evidence-Based Approach from the Diagnosis to the Treatment. Medicina, 2022, 58.9: 1195.





